Osypka Herzzentrum
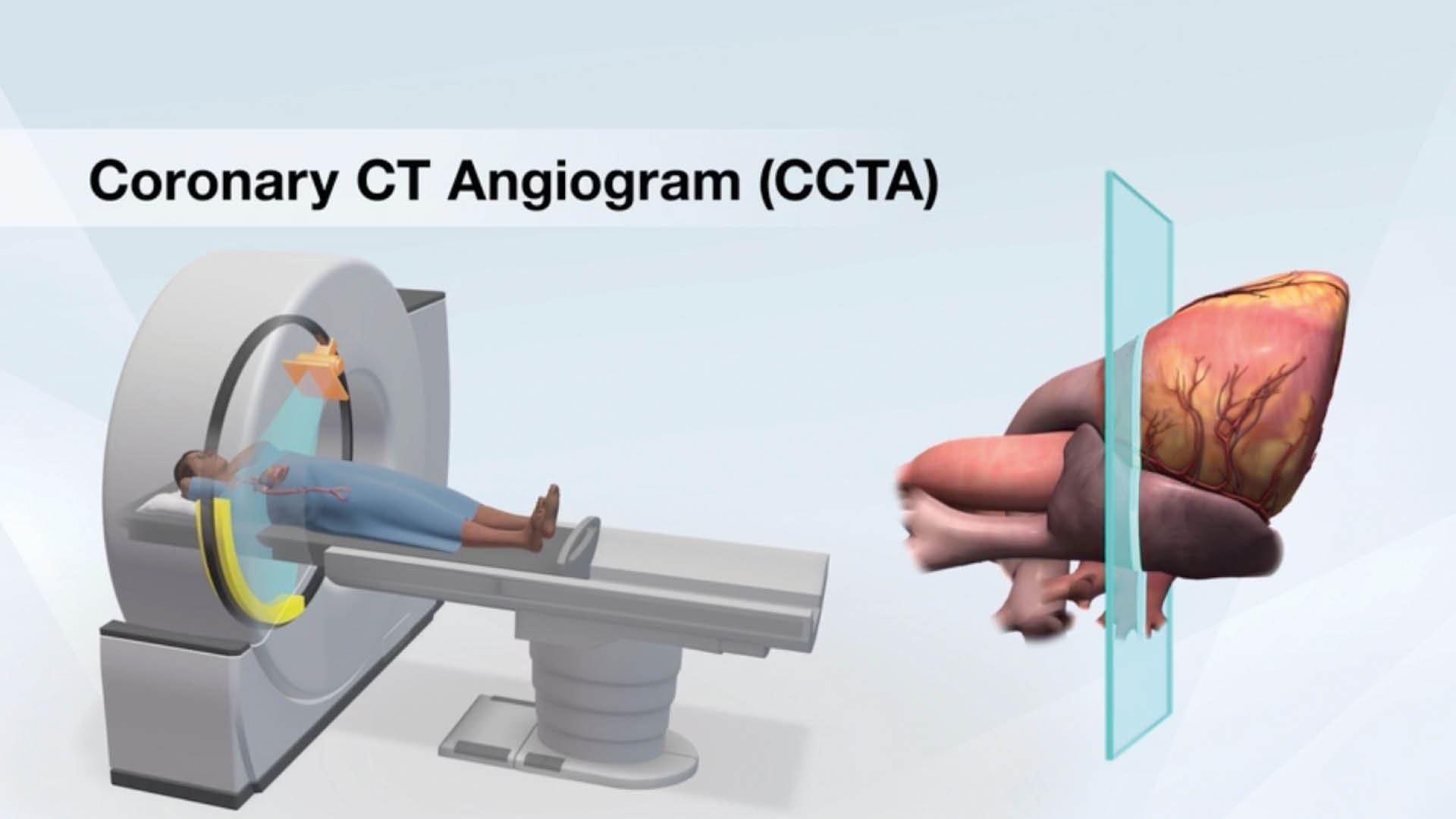
Beste Medizin für MünchenHerz-CT (640-Schichten)
Hightech Herz-CT der neuesten Generation (640 Schichten): unnötige Herzkatheter und Herzinfarkt vermeiden
Ein Herzinfarkt kann plötzlich und ohne Vorwarnung auftreten. Um das Risiko frühzeitig zu erkennen und rechtzeitig zu handeln, ist präzise Herzdiagnostik entscheidend. Mit modernster 640-Schichten-CT-Technologie bieten wir im Osypka Herzzentrum München eine zuverlässige Methode zur Erkennung von Herz-Kreislauf-Erkrankungen. Unsere Herz-CT-(Cardio-CT-)Untersuchung ermöglicht eine detaillierte Darstellung der Herzkranzgefäße und hilft, versteckte Risiken zu identifizieren — mit dem Ziel, einen Herzinfarkt frühzeitig zu verhindern. Unser Ärzte-Team verfügt über höchste Qualifikation und umfassende Zertifizierung. Setzen Sie auf innovative Vorsorgemaßnahmen und langjährige Erfahrung, um Ihre Herzgesundheit nachhaltig zu schützen.
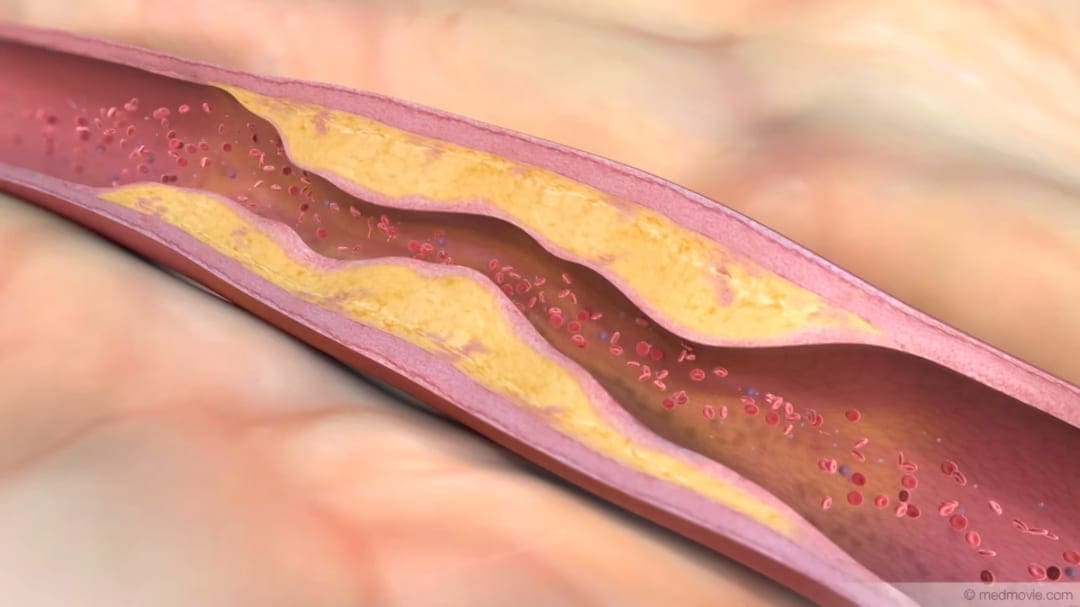
Frühe Formen der Arteriosklerose (Gefäßverkalkung) lassen sich mit dem Herz-CT erkennen und können so rechtzeitig behandelt werden. Bestehen bereits Beschwerden, kann das CT (Cardio-CT) helfen, unnötige Herzkatheter zu vermeiden.
Ärzte-Team mit höchster Qualifikation:
Level III (DGK, DRG)
Was leistet das moderne Herz-CT ?
Die hochauflösende CT-Angiographie des Herzens ist ein modernes Röntgenverfahren, das besonders detailreiche Einblicke in die Herzstrukturen ermöglicht — insbesondere in die Herzkranzgefäße. Durch die schnelle Rotation des CT-Scanners werden die Kranzgefäße in Sekundenbruchteilen präzise dargestellt. Strahlenreduzierende Techniken ermöglichen zudem die bildgebende Erfassung des gesamten Gefäßbaums in beeindruckendem 3D.
Auch minimale Verkalkungen oder Plaques, die eine Rolle in der Herzinfarktvorsorge spielen, können erkannt werden.
Eignet sich die Technik zur Herzinfarkt-Vorsorge?
Schonende und präzise Diagnostik sind entscheidend für die Prävention von Herzerkrankungen. Die CT-Technologie bietet eine ausgezeichnete Möglichkeit, auch schon frühe Formen der koronaren Herzerkrankung (KHK) zu erkennen. Das kann direkt dazu beitragen, Herzinfarkte und Schlaganfälle zu verhindern. Wenn während der Untersuchung Plaques oder Verengungen festgestellt werden, kann eine Behandlung mit Cholesterinsenkern sinnvoll sein. Umgekehrt können diese Medikamente vermieden werden, wenn keinerlei Gefäßveränderungen festgestellt werden.
“Ziel: Behandlung von Erkrankungen, nicht von Laborwerten”
PD K. Tiemann (Chefarzt)
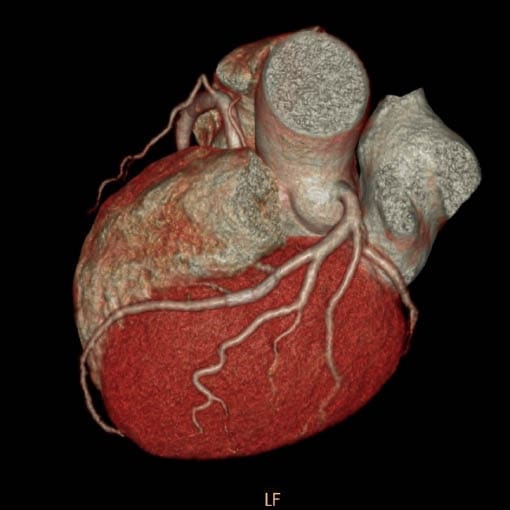
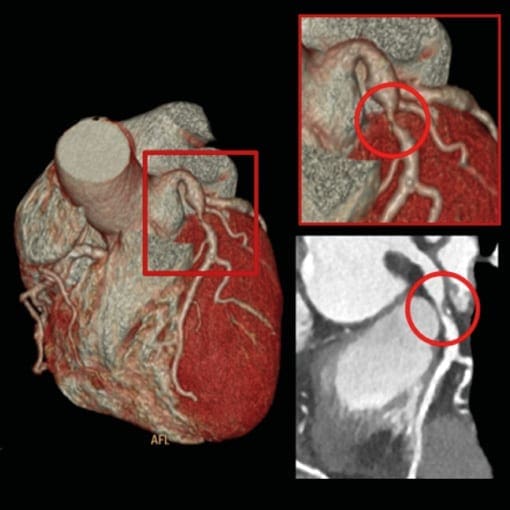
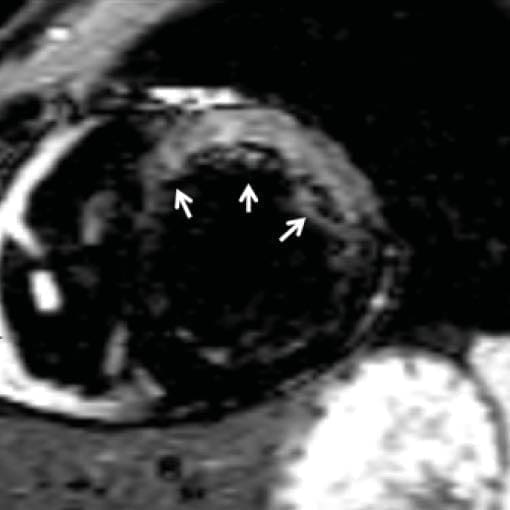
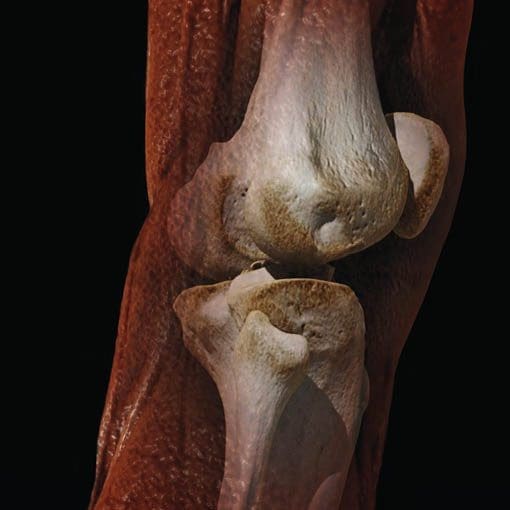
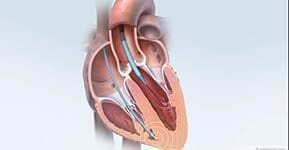
Bild: 3D Rekonstruktion des Herzens einer Cardio-CT Untersuchung (mit Stent). Die Kranzgefäße verlaufen von außen geschlängelt über den Herzmuskel (rot). Schon in dieser Übersicht kann der Arzt Verengungen (Stenosen) oder Gefäßverschlüsse erkennen.
Schnelle Navigation zum Thema:
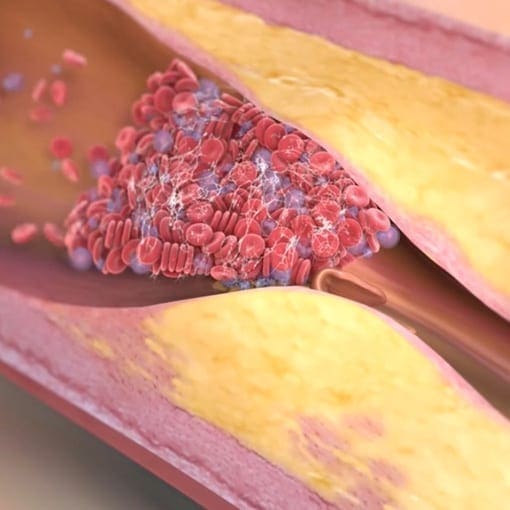
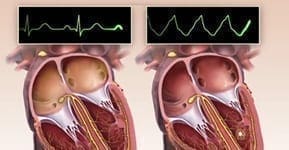
Plaqueruptur – ein unterschätztes Risiko für Herzinfarkt
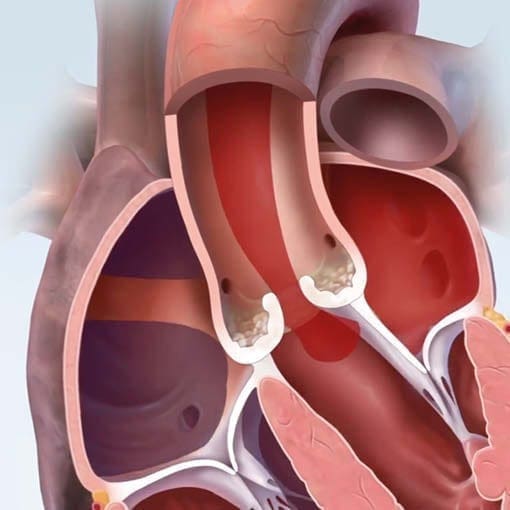
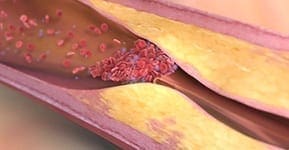
Eine Plaqueruptur entsteht, wenn eine Ablagerung (Plaque) in den Herzkranzgefäßen aufreißt. Dabei kommt es zu einer Verletzung der Gefäßwand, auf die der Körper sofort mit der Bildung eines Blutgerinnsels reagiert. Dieses Gerinnsel kann den Blutfluss abrupt blockieren – in vielen Fällen ist dies der direkte Auslöser eines Herzinfarkts.
Warum ist die Plaqueruptur so gefährlich?
Besonders heimtückisch: Nicht die stark verkalkten Engstellen sind am riskantesten, sondern häufig die weichen, noch wenig verkalkten Plaques. Diese können ohne Vorwarnung reißen und so plötzlich einen akuten Gefäßverschluss verursachen. Genau deshalb gilt die Plaqueruptur als einer der häufigsten Mechanismen bei akuten Herzinfarkten.
Herz-CT in München – frühzeitige Erkennung
Mit einer Herz-CT-Untersuchung im Osypka Herzzentrum München lassen sich solche Risikoplaques bereits im frühen Stadium nachweisen – oft lange bevor erste Beschwerden auftreten. Die moderne Bildgebung zeigt nicht nur Verkalkungen, sondern auch weiche Plaques, die besonders gefährdet sind. So kann das individuelle Risiko einer koronaren Herzkrankheit (KHK) oder eines Herzinfarkts zuverlässig eingeschätzt werden.
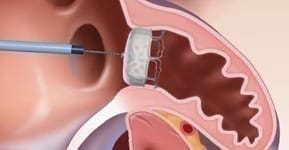
Bild: Entzündliches Gewebe in einer Plaque bei Arteriosklerose wird von einer dünnen Haut (Endothel) bedeckt. Reisst die dünne Haut über der Plaque auf, kann sich ein Blutgerinnsel bilden, das das Kranzgefäß verstopft. So entsteht ein Herzinfarkt.
Welche Rolle spielt das Cardio-CT in der Vorsorge / Prävention des Herzinfarktes
Aktuelle Studien zeigen: Die Computertomographie des Herzens kann helfen, Herzinfarkte und Schlaganfälle zu vermeiden. Eine kürzlich veröffentlichte Studie (SCOT-Heart Trial) konnte eindrucksvoll belegen, dass nach durchgeführter CT-Diagnostik deutlich weniger Herzinfarkte und Schlaganfälle auftreten. Die Analyse zeigte: Mehr Patienten erhielten Medikamente, die Plaquewachstum und Blutgerinnsel verhindern helfen. Wie Plaques entstehen und warum sie so gefährlich sein können, erklären wir im Folgenden.
Plaques und Verkalkungen erkennen
Die 3D-Darstellung der Kranzgefäße wird durch die Injektion von Röntgenkontrastmittel ermöglicht, wodurch die Blutgefäße sichtbar gemacht werden. Dadurch können Engstellen, auch Stenosen genannt, präzise erkannt werden. Stenosen können im fortgeschrittenen Stadium zu verschiedenen Symptomen führen, darunter Luftnot, Brustschmerzen und Leistungsminderung.
Moderne hochauflösende CT-Systeme haben jedoch die Fähigkeit, bereits frühzeitige Veränderungen in der Gefäßwand, wie Plaques, darzustellen, lange bevor Engstellen und damit verbundene Symptome auftreten. Allerdings erfordert dies, insbesondere bei jungen Menschen, die Durchführung einer CT-Angiographie mit Kontrastmittel. Die sogenannte Kalk-Score-CT-Untersuchung ist in der Frühphase der Arteriosklerose nicht ausreichend sensitiv, da beginnende (“weiche”) Plaques noch keinen Kalk enthalten. Daher ist die Bestimmung des Kalk-Scores bei jungen Menschen oft nicht aussagekräftig.
Früh genug erkannt kann die Arteriosklerose gestoppt werden, bevor Beschwerden oder ein Herzinfarkt auftreten.
Bild: 3D Gefäßdarstellung im CT zeigt eine Engstelle (links). In der hochauflösenden Darstellung (rechts unten) kann sogar die Plaque in der Gefäßwand sichtbar gemacht werden.
Infarkt vermeiden: Plaques und Engstellen (Stenosen) frühzeitig erkennen
Die Arteriosklerose ist eine chronische Entzündung der Gefäßwand. Sie entsteht durch Einlagerung von Fetten (z.B. Cholesterin) und führt zu sog. Plaques, später zu Gefäßverengungen. Plaques können lange unbemerkt bleiben. Erst wenn sich eine höhergradige Gefäßverengung (>75%) gebildet hat, treten Symptome auf. Daher können konventionelle Untersuchungsverfahren (z.B. Belastungs-EKG) lange unauffällig bleiben. Aber auch schon geringgradige Plaques oder Engstellen stellen ein relevantes Risiko für einen Herzinfarkt dar. Kommt es durch das Plaque-Wachstum zu einem Einriss der Gefäßinnenhaut (Plaqueruptur), kann ein Herzinfarkt oder Schlaganfall entstehen. Ein beträchtlicher Teil der tödlichen Herzinfarkte entsteht bei Stenosen, die z.B. mit dem Belastungs-EKG gar nicht erkannt werden können.
Viele Herzinfarkte entstehen in Engstellen, die noch keine Beschwerden machen
Mit dem Herz-CT gelingt es, diese Gefäßveränderungen schon in einer frühen Phase zu detektieren. Hierzu muss jedoch – gerade bei jungen Menschen – eine CT-Angiographie durchgeführt werden. Die sog. Kalk-Score CT-Untersuchung ist in der Frühphase der Arteriosklerose nicht sensitiv genug, da beginnende (“weiche”) Plaques noch keinen Kalk enthalten. Daher ist eine Untersuchung mit Röntgen-Kontrastmittel erforderlich.
Bei jungen Menschen ist die Kalk-Score Bestimmung oft nicht aussagekräftig
Wie entsteht die Arteriosklerose?
Arteriosklerose ist eine Erkrankung, die alle Arterien des Körpers betreffen kann. Ablagerungen von Fetten und Entzündungsprozesse führen über lange Zeiträume zur Verengung der Gefäße (Stenose). Dadurch kann der Blutfluss behindert und somit die Versorgung von Organen mit Sauerstoff beeinträchtigt werden. Stoffwechselerkrankungen wie Diabetes oder Fettstoffwechselstörungen und andere Risikofaktoren wie Bluthochdruck oder Nikotin-Konsum befördern diesen Prozess.
Plaques führen zur Gefäßverengung
Neben den chronischen Effekten auf die Blutversorgung können Ablagerungen (Plaques) durch Wachstum die Gefäßinnenhaut beschädigen. Dann können sich Blutgerinnsel (Thromben) bilden und das Gefäß lokal verstopfen oder mit dem Blutstrom weitertransportiert werden. Bleiben Sie dann in kleineren Gefäßen hängen, kann es zu Gewebeschäden im Betroffenen Gefäßareal kommen.
Kommt es zur Plaqueruptur drohen Herzinfarkt oder Schlaganfall
Bild: Entwicklung der Arteriosklerose (Schiebeschalter bewegen)
Warum bleibt die Erkrankung so lange unbemerkt?
Die Arteriosklerose ist eine chronische, schleichend über Jahre und Jahrzehnte verlaufende Erkrankung der Gefäßwände. Sehr lange bestehen überhaupt keine Beschwerden. Erst wenn bereits eine erhebliche Verengung der Gefäße vorliegt (>75%), treten Zeichen der Durchblutungsstörung auf. Häufig hilft dann nur noch eine Intervention mit einem Stent oder eine Operation (Bypass).
Lange bleiben Plaques unbemerkt
Was bedeutet “weiche Plaque oder harte Plaque?
Weiche oder harte Plaque ist medizinischer Jargon und eigentlich nicht ganz richtig. Korrekter wäre nicht-verkalkte oder atheromatöse (weiche) oder verkalkte (harte) Plaque. Die Plaquentwicklung folgt dabei einer Sequenz. Initiale Veränderungen sind nur unter dem Mikroskop erkennbar. Die Verdickung der Gefäßwand (Intima-Media-Dicke) oder das Auftreten von extrazellulärem Fett (lipid-core) sind aber schon mit dem Ultraschall erkennbar.
Plaques mit einem Lipid-core oder komplexe Plaques haben ein erhöhtes Risikopotential und können zu gefährlichen Komplikationen führen. Durch den Einriss der Gefäßinnenhaut im Rahmen des Plaquewachstums können Blutgerinnsel (Thromben) entstehen. Dies kann zum Gefäßverschluss und Organinfarkt (Herzinfarkt, Schlaganfall) führen.
Risiko: Plaqueruptur – Folge: Herzinfarkt, Schlaganfall
Herzinfarkt
Wie entstehen Verkalkungen in der Gefäßwand?
Für die Entstehung von Plaques gibt es verschiedene Modellvorstellungen. In der feingeweblichen Untersuchung findet man neben Fetten Bindegewebe, Kalziumphosphat und Entzündungszellen. Bis zu einem gewissen Stadium sind die Folgen der Gefäßentzündung voll reversibel, d.h. können sich komplett zurückbilden. Bei längerfristiger Gefäßschädigung kommt es zum Umbau der Gefäßwand, zu Einblutungen (intra-plaque-hemorrhage) und Ablagerung von Bindegewebe und kalkartigem Material. Diese Prozesse finden weitgehend in der Gefäßwand statt. Es handelt sich also um keine Kalkablagerung an den Gefäßinnenwänden.
Risiken der Arteriosklerose
Geschlecht, Lebensalter
familiäre/genetische Faktoren
LDL-Cholesterin, Lipoprotein (a)
"ungesunder" Lebensstil
Übergewicht, Nikotin
Bluthochdruck, Diabetes
Risiken: Lebensstil oder Genetik?
Bei der Entstehung der Gefäßveränderungen gibt es angeborene und beeinflussbare, erworbene Risikofaktoren. Familiäre Risikofaktoren (z.B. bei frühzeitigem Herzinfarkt in der Familie), angeborene Fettstoffwechselstörungen (Cholesterin, Lipoprotein (a)) erhöhen das individuelle Risiko.
Viele Risikofaktoren (Übergewicht, Bewegungsmangel, Bluthochdruck, Diabetes) lassen sich ggf. durch Änderungen im Lebensstil reduzieren oder beseitigen. Wichtig ist hierbei, das persönliche Risiko zu kennen und den Gefäßstatus regelmäßig kontrollieren zu lassen
Vorsorgeuntersuchungen können Gefäßkomplikationen vermindern helfen
Hierbei ist wichtig, die zum individuellen Risiko, Lebensalter, Geschlecht und ggf. Beschwerdebild passenden Untersuchungsverfahren auszuwählen. Untersuchungsverfahren wie das Belastungs-EKG sind für die Vorsorge und Frühprävention der Arteriosklerose nicht geeignet. Treten beim Belastungs-EKG bereits krankhafte Veränderungen auf, sind Blutgefäße meist schon hochgradig verändert.
Frühdiagnostik/Prävention
Genügt denn nicht der Ultraschall der Halsgefäße?
Mit dem Gefäßultraschall können Plaques sehr sicher in hirnversorgenden Gefäßen dargestellt werden. Aber: nur etwa 60% der Patienten mit Plaques in den Herzkranzgefäßen haben auch Plaques in den Halsgefäßen. Daher kann es sinnvoll sein, auch bei “freien” Halsgefäßen ein Herz-CT durchzuführen.
Unsere Spezialisten beraten Sie, welche Untersuchung für Sie und Ihr individuelles Risiko am besten geeignet ist
Warum sind Vorsorgeuntersuchungen wichtig? Warum Diagnostik ohne Beschwerden?
Gerade bei der Arteriosklerose der Herzkranzgefäße gilt: treten bereits Beschwerden wie Luftnot oder Druckschmerzen in der Herzgegend auf, liegen bereits höhergradige Verengungen vor. Zudem: etwa die Hälfte der tödlichen Herzinfarkte treten in Plaques/Stenosen unterhalb einer Verengung von 50% auf. Solche Veränderungen lassen sich mit einem Belastungs-EKG und selbst nicht mit dem Stress-MRT nachweisen.
Vorsorge/Prävention muss das Ziel haben, Infarkte zu verhindern!
Unklarer Brustschmerz – wann ist ein Herz-CT sinnvoll?
Akut auftretende Brustschmerzen in Ruhe, die länger als 5 Minuten anhalten sollten immer abgeklärt werden. Hierfür gibt es in Deutschland die sog. Chest-Pain Units. Treten Brustschmerzen bei Belastung auf oder treten Symptome wie Lufnot, Leistungsminderung oder Herzrhythmusstörungen auf, kann eine Herz-CT Diagnostik sinnvoll sein.
Plötzlich auftretende Brustschmerzen können auch durch den Einriss der Hauptschlagader (Aortendissektion) oder eine Lungenembolie (Blutgerinnsel in der Lungenschlagader) bedingt sein.
Akut auftretende Brustschmerzen sind ein medizinischer Notfall und müssen zeitnah abgeklärt werden.
Indikation für das Herz-CT
Früher Herzinfarkt oder Schlaganfall bei engen Verwandten
Zuckerkrankheit (Diabetes mellitus) oder Bluthochdruck (Hypertonie)
Nikotin-Konsum (Rauchen), Bewegungsmangel und Übergewicht
Fettstoffwechselstörungen (LDL-Cholesterin), Erhöhung von Lipoprotein (a) o. Homocystein
Patienten vor Herz-OPs (z.B.) Herzklappen-OPs zum Ausschluss von Engstellen
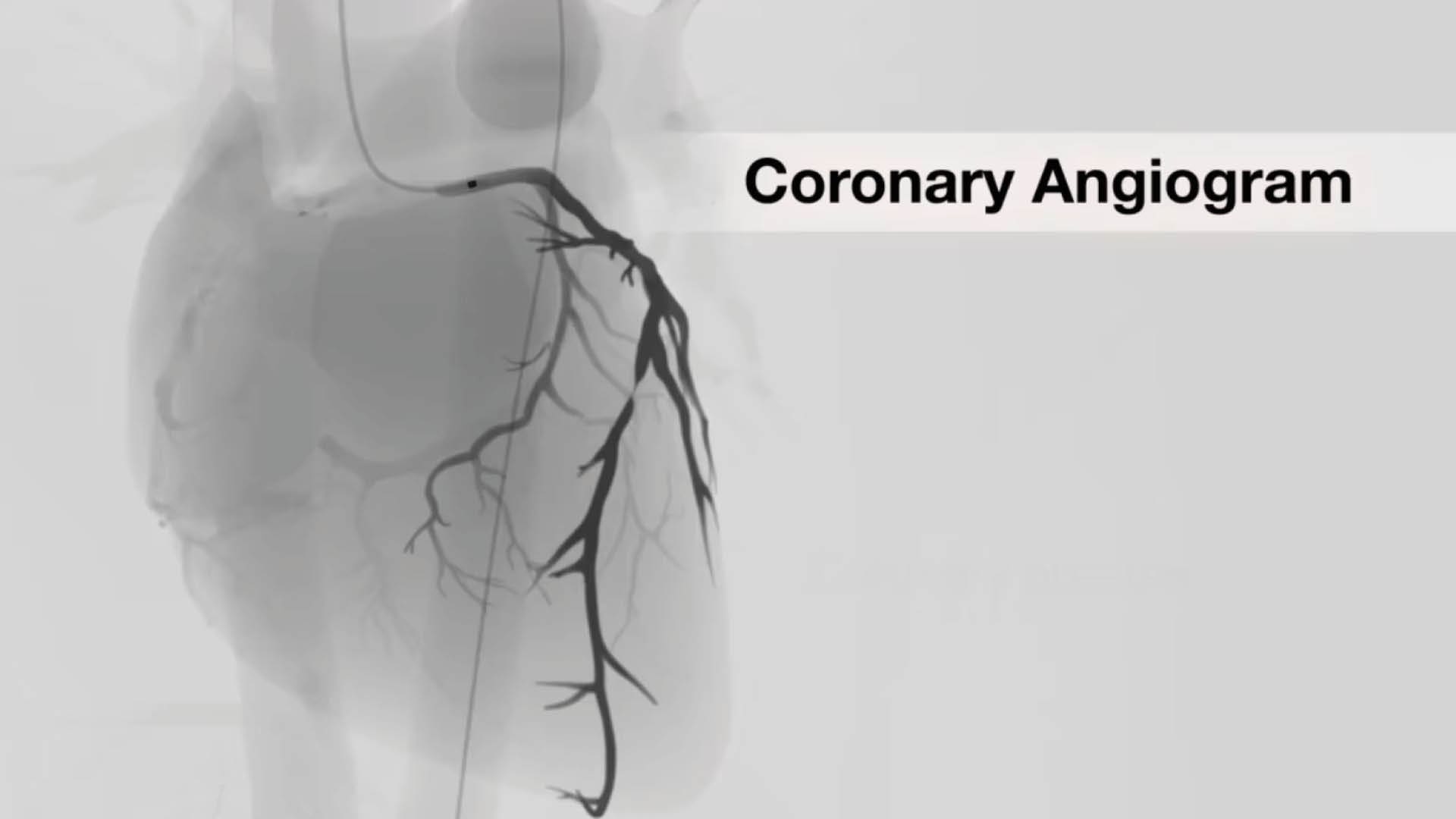
Unnötige Herzkatheter vermeiden
In Europa – insbesondere in Deutschland – könnten viele unnötige Herzkatheteruntersuchungen vermieden werden. Heute stehen exzellente nicht invasive Methoden zur Verfügung, mit denen eine Engstelle in den Herzkranzgefäßen diagnostiziert oder ausgeschlossen werden kann. Die besondere Stärke der CT-Diagnostik ist der sog. niedrige negativ prädiktive Wert: Ist eine Koronare Herzerkrankung (KHK) mit Engstellen im CT ausgeschlossen, hat der Patient mit sehr hoher Sicherheit keine KHK. Daher wird bei Patienten mit niedrigem bis mittleren Risiko von vielen Fachgesellschaften primär das Herz-CT empfohlen. Große klinische Studien haben gezeigt, dass Patienten nur dann von einer Herz-OP oder einem Stent profitieren, wenn eine Engstelle zu einer Durchblutungsstörung führt. Daher ist die Kombination aus Untersuchungsverfahren hier entscheidend.
Wann ist ein Herzkatheter sinnvoll?
Zeigen sich in der Computertomographie Engstellen muss auch dann nicht zwangsläufig eine Koronarangiographie durchgeführt werden. Ein qualifizierter Ischämienachweis (Stressechokardiographie, Stress-MRT oder ggf. auch eine Myokardszintigraphie) zeigt, ob eine Durchblutungsstörung vorliegt. Das einfache Belastungs-EKG genügt hier nicht mehr den Anforderungen. Mit dem Herz-CT können also relevante Erkrankungen ausgeschlossen werden. Somit lassen sich bei vielen Patienten nach sorgfältiger Risikoeinschätzung vor der Untersuchung unnötige Katheter vermeiden.
Durch die Kombination von Untersuchungstechniken lassen sich unnötige Katheter vermeiden
Die Herzkatheter-Untersuchung ist bei hoher Wahrscheinlichkeit für eine KHK, akuten Beschwerden (Herzinfarkt, akuter Brustschmerz) oder bereits nachgewiesener Durchblutungsstörung eine gute und sichere Methode. Für die Stentbehandlung oder Herz-OP , ist sie unerlässlich.
Was leistet das neue Herz-CT ?
Das neue hochauflösende Volumen-CT ist mit einem besonders breiten Detektor (640 Schichten) ausgestattet. Dieser erfasst das komplette Herz in einem Schlag. So werden Artefakte durch Bewegungen (Atmung) oder Extraschläge bei Herzrhythmusstörungen vermieden und die Bildqualität verbessert. Aufgrund der sehr schnellen Rotationszeit (240ms) kann das Herz in nur einer Rotation erfasst werden. Bei Systemen mit weniger Schichten werden die Daten unterschiedlicher Herzschläge zusammengesetzt. Dadurch kann die Darstellung beeinträchtigt werden. Zudem kann durch die sog. Volumenakquisition auch Röntgenstrahlung eingespart werden. Besonders aber Patienten mit Herzrhythmusstörungen können profitieren: “Auch Extraschläge oder z.B. das häufige Vorhofflimmern stören die Bildgebung so nicht mehr. Wir können auf einen Herzschlag triggern. Das ist für uns und unsere Patienten ein entscheidender Vorteil”, so Prof. Dr. Thorsten Lewalter (CA Kardiologie mit Schwerpunkt Herzrhythmusstörungen).
Herz-CT auch bei Rhythmusstörungen
Reduzierte Strahlenbelastung
Durch eine spezielle Filterung (Silber) und den großen Detektor kann Strahlung eingespart werden. Zudem unterstützt eine intelligente Steuerung die Bildaufnahme. Dadurch kann die Bildqualität verbessert werden.
Herz-CT auch bei Rhythmusstörungen
Bild: 3D Rekonstruktion des Herzens einer Cardio-CT Untersuchung (mit Stent). Die Kranzgefäße verlaufen von außen geschlängelt über den Herzmuskel (rot). Schon in dieser Übersicht kann der Arzt Verengungen (Stenosen) oder Gefäßverschlüsse erkennen.
3D-Herzaufnahme in einem Herzschlag
Bislang mussten Herz-CT Datensätze meist aus mehreren aufeinanderfolgenden Datensätzen zusammengesetzt werden. Das lag daran, dass die Breite des CT-Detektors deutlich geringer (4-8cm) ist, als die Herzgröße (ca. 15cm). “Mit dem neuen 16cm Detektor können wir in den meisten Fällen das Herz in einer Phase und Rotation erfassen. Herzrhythmusstörungen sind weniger relevant, als bislang”, so PD Dr. K. Tiemann
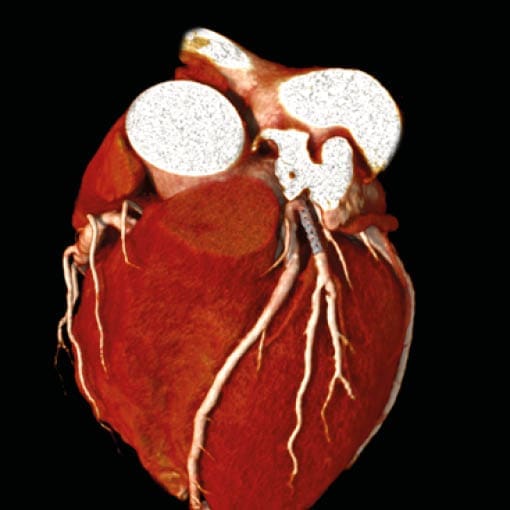
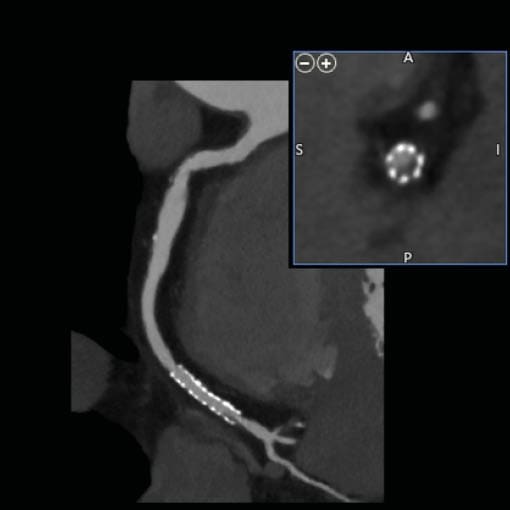
Reduktion von Artefakten (z.B. durch Stents)
Verkalkungen und Implantate (z.B. Stents) machten eine Beurteilung der Herzkranzgefäße bei vielen Patienten unmöglich. Neue Bildgebungstechnik und die Verwendung KI-basierter Algorithmen kann auch bei Patienten mit Herzrschrittmachern oder Stents die Darstellung von Kranzgefäßen verbessern. Selbstbverständlich muss in jedem Einzelfall geprüft werden, ob ein Herz-CT sinnvoll und geeignet ist, die jeweilige Fragestellung am Herzen optimal zu beantworten.
“Durch Artefakt-Reduktion in Stents sehen zu können kann helfen, Herzkatheter zu vermeiden”
Bislang galten Stents als nicht adäquat darstellbar, d.h. bei vorbekannten Stents oder z.B. starken Verkalkungen war eine Darstellung der Kranzgefäße häufig nicht sinnvoll. Durch ultrahochauflösende Scanner Technik und AI-basierte Bildverarbeitung können viele der bisherigen Limitationen aber bald der Vergangenheit angehören. Ob eine CT-Darstellung im Einzelfall (z.B. Voroperationen, Stents etc.) sinnvoll sein kann, klären unsere Experten vor einer möglichen Untersuchung. Hierzu werden u.a. Arztberichte, Vor-CTs oder Herzkatheter-Filme benötigt.
Bild: 3D Rekonstruktion des Herzens einer Cardio-CT Untersuchung (Normalbefund). Die Kranzgefäße verlaufen von außen geschlängelt über den Herzmuskel (rot). Schon in dieser Übersicht kann der Arzt Verengungen (Stenosen) oder Gefäßverschlüsse erkennen.
Wie funktioniert die Artefakt-Reduktion
Metalle (z.B. in Stents oder Herzschrittmachern) können die Herzbildgebung stören. Dadurch kann die Beurteilung von Strukturen wie den Herzkranzgefäßen nicht mehr gegeben sein. Mittels AI basierter Technologie können diese Metall-Artefakte aber oft sehrt gut von der wichtigen Bildinformation entfernt werden. Dazu wird vor der Darstellung z.B. der Kranzgefäße ein Bild ohne Kontrastmittel aufgezeichnet, das dann vom 3D Datensatz abgezogen wird. “Mit der neuen Technologie können wir immer häufiger auch bei Patienten mit starken Verkalkungen, Stents oder anderen Iplantaten die feinen Herzstrukturen darstellen”, so Prof. S. Ley
Wir beraten Sie individuell – auch über Alternativen in der Herzbildgebung
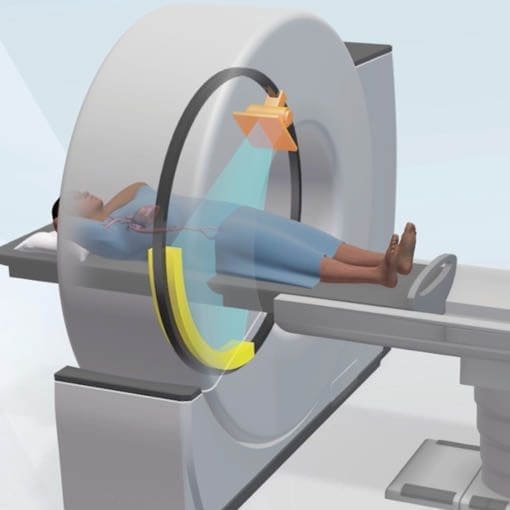
Wie läuft eine CT-Untersuchung ab?
Entzündliche Veränderungen der Herzkranzgefäße durch Ablagerung von Fetten nennt man Arteriosklerose. Sie führt zu Verengungen der Blutgefäße und im späten Stadium zu Luftnot, Brustschmerzen und Herzrhythmusstörungen. Die Arteriosklerose ist auch die Ursache für den oft tödlich verlaufenden Herzinfarkt. Beschwerden entstehen oft erst im stark fortgeschrittenen Stadium.
Eine wichtige Aufgabe des Cardio-CT ist daher, Erkrankungen des Herzens zu erkennen, lange bevor Beschwerden auftreten. Die hochauflösende CT-Angiographie kann schon sehr frühe Ablagerungen in den Herzkranzgefäßen (Plaques) darstellen. Dabei kann auch die Plaque-Zusammensetzung analysiert werden. Dies kann für eine Risiko-Bestimmung herangezogen werden. Bestehen schon Verkalkungen, ist die Arteriosklerose fortgeschritten. Eine genaue Risiko-Analyse hilft festzustellen, welche diagnostische oder therapeutische Maßnahme für den Einzelnen sinnvoll ist. In unseren Vorsorge-Untersuchungen beraten wir Sie individuell über Möglichkeiten, Vor- und Nachteile einzelner Verfahren.
“Früh genug erkannt kann die Arteriosklerose gestoppt werden, bevor Beschwerden oder ein Herzinfarkt auftreten.”
Video: Untersuchungsablauf CT. Mit dem Click auf das Video werden ggf. Daten (IP-Adresse) an Vimeo weitergeleitet. Für weitere Informationen s. Dateschutz. Text u. Untertitel aktuell noch englisch.
Unser Team – auf höchstem Level qualifiziert
Mit den Chefärzten der Kardiologie (PD Dr. med. Klaus Tiemann) und Radiologie (Prof. Dr. med. Sebastian Ley) stehen Ihnen zwei international ausgewiesene Experten in der Herzmedizin zur Verfügung. Beide Fachärzte verfügen über eine ganz besondere Expertise in der Herzbildgebung. PD Tiemann leitete vor seiner Tätigkeit in München das Cardiac Imaging Center am Universitätsklinikum Münster, Prof. Ley war als Associate Professor in Toronto (Kanada) tätig. Beide Spezialisten sind auf der höchsten Stufe der jeweiligen Fachgesellschaft (DGK, DRG) zertifiziert und aktive bzw. leitende Mitglieder der jeweiligen Arbeitsgruppe. Die Befundung erfolgt zu Ihrer Sicherheit im interdisziplinären Team. Unser Ärzte-Team betreibt aber nicht nur Diagnostik, sondern ist eng eingebunden in die klinische Behandlung der Klinik für Kardiologie. Durch den ständigen Austausch und permanenten Einblick in die Weiterbehandlung (z.B. Herzkatheter) begleitet unser Ärzteteam Sie auf dem kompletten Behandlungspfad und steht auch in der Nachsorge zur Verfügung.

PD Dr. med. K. Tiemann
Chefarzt Kardiologie
Ihr Experte für Herzbildgebung (Echo, CT, MRT) und Prävention
♦ Kontakt

Prof. Dr. med. S. Ley
Chefarzt Radiologie
Ihr Experte für Radiologische Diagnostik und Therapie
♦ Kontakt
DGK CT Zertifizierung Stufe III
DGK Echo Manual
Wiley: Echocardiography Cardiac Imaging
PD Tiemann CT Publikationen
Tiemann Publikationen
Tiemann Better Doc
Prof. Ley: AG Thorax DRG
Prof. Ley: AG Thorax DRG
Herz-CT: Fragen und Antworten
Die Herz-CT Untersuchung ist eine sichere und etablierte Untersuchungstechnik. Bei Bereits vorerkrankten Patienten sind aber ggf. besondere Vorkehrungen zu Treffen. Damit wir Ihren Termin so kurz und angenehm wie möglich gestalten können, bitten wir Sie, uns schon im Vorfeld einige Informationen zukommen zu lassen. Gerne klären das unsere Mitarbeiter vorab telefonisch mit Ihnen.
Ihr überweisender Arzt sollte zur Untersuchung möglichst aktuelle Laborwerte für Schilddrüsen- und Nierenfunktion mitgeben (TSH, Kreatinin). Damit Ihre Untersuchung möglichst ohne Zeitverlust durchgeführt werden kann, lassen Sie uns möglichst bis zum Vortag der Untersuchung die Laborwerte zukommen nutzen Sie hierzu gerne unser sicheres Kontakt-Formular. Selbstverständlich können wir auch für Sie diese Werte bestimmen.